肝衰竭是什么引起来的呢 3大治疗方法还你健康
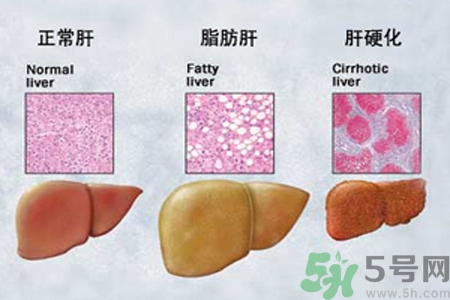
肝脏作为人体的重要器官之一,因其具有合成、解毒、代谢、分泌、生物转化以及免疫防御等功能,故又被称为“加工厂”。当受到多种因素(如病毒、酒精、药物等)引起严重损害时,造成肝细胞大量坏死,导致上述功能发生严重障碍或失代偿,进而出现以凝血机制障碍和黄疸、肝性脑病、腹水等为主要表现的一组临床症候群,称之为肝衰竭。临床以极度乏力、食欲下降、腹胀、恶心、呕吐、神志改变等为主要症状,由于病情进展迅速、治疗难度高,医疗费用昂贵,总体预后较差。
发病原因:
目前在我国,引起肝衰竭的主要病因仍然是肝炎病毒(主要是乙型肝炎病毒,约占80-85%),其次是药物或肝毒性物质(如酒精、化学制剂等);而在欧美国家,药物是引起急性、亚急性肝衰竭的主要原因,酒精则常导致慢性肝衰竭。另外妊娠急性脂肪肝、自身免疫性肝病、寄生虫感染等也可导致肝衰竭的发生。
儿童肝衰竭的病因未明多见,遗传代谢性疾病(包括肝豆状核变性、半乳糖血症、酪氨酸血症、Reye综合征、新生儿血色病、α1-抗胰蛋白酶缺乏症等)。朱世殊等分析120例肝衰竭患儿,在婴儿组和1岁以上组中病因不明均占第一位,分别为40.6%和 30.7%。
造成肝衰竭的病因可以是单一因素,如感染某种肝炎病毒、酒精中毒、服用某种药物等,也可以是多种因素共同所致,如在慢性肝炎基础上重叠感染其他病毒、慢性酒精中毒基础上合并病毒感染等。
饮食注意:
由于肝衰竭患者食欲减退伴随明显消化道症状,吸收和消化不良较为普遍,加之肝衰竭时对糖、脂肪、蛋白质三大营养素代谢紊乱,营养不良的状况尤为突出,通过临床工作中对各类肝衰竭患者的救治,我们发现合理、有效的营养支持可满足机体能量所需、促进肝细胞再生、改善肝脏功能、提高机体免疫力和对感染和毒素抵抗力、降低并发症的发生、改善疾病预后,往往比药更为重要。
通过对不同肝衰竭患者进行静息能量代谢测定及饮食记录发现:肝衰竭患者普遍存在膳食营养摄入不足和体内三大营养素代谢失衡现象,结合患者肝衰竭临床类型和不同并发症特点,患者的饮食应注意以下几点:
(1)肝衰竭患者的饮食应忌坚硬、辛辣、热烫、快餐等食物,食物应清淡、新鲜、易消化,以流质和半流质饮食为主;严格限制烟、酒的摄入;
(2)疾病早期以静脉营养为主,口服为辅,恢复期则以口服营养为主,静脉为辅,部分危重病人可实施经鼻十二指肠营养管输注营养液,如无糖尿病,可选择少食多餐的进食方法;
(3)静脉营养支持治疗时,营养液成分应包括葡萄糖、中长链脂肪乳、氨基酸以及多种维生素、电解质、微量元素等的全面补充,持续缓慢静脉输入为宜;
(4)保证每日1500千卡以上的总热量摄入(视病情轻重而定),对于合并肝性脑病的患者,蛋白质的摄入量应予限制,可服用氨基酸制剂;
(5)除日间正常进食外,强调睡前加餐(200-300千卡)的必要性,研究显示睡前加餐(50克碳水化合物为主)有助于改善机体“饥饿状态” ,最终改善患者的机体代谢状态;
(6)对于合并大量腹水或浮肿患者,应适当控制食盐和水的摄入量。每日钠盐摄入量500-800mg(氯化钠1.2-2.0g),进水量限制在1000ml左右,如有严重低钠血症,要在医生指导下调整。
(7)酸奶中含有较多乳酸菌,可抑制肠道内有害菌繁殖,并可促进钙、磷、铁的吸收,提倡二餐中间服用。
目前肝衰竭的临床治疗尚无特异有效的治疗手段,强调综合治疗,包括内科基础治疗、人工肝支持治疗和肝脏移植治疗三方面。
药物治疗
(1)内科基础治疗原则:早期诊断、早期治疗,针对不同病因采取相应的综合治疗,并积极防治各种并发症,为肝细胞的再生赢得时间。
手术治疗
(2) 人工肝支持治疗:包括种类很多,目前临床最为常用的是血浆置换,其原理是通过将肝衰竭患者血浆与新鲜血浆进行置换,达到清除有害物质,补充机体必需物质,改善内环境的作用,暂时替代衰竭肝脏部分功能,为肝细胞再生及肝功能
恢复创造条件或等待机会进行肝移植。人工肝治疗也是内科综合治疗的一部分,选择适宜的适应症,配合血浆置换后内环境调整药物的应用可以提升人工肝治疗的价值,也可以为国家节省血缘。
(3)肝移植治疗:肝移植是内科-人工肝-肝移植综合(一体化)治疗肝衰竭中不可缺少的一部分,近年来除移植手术外排异药物的应用经验、术后抗病毒治疗和预防肿瘤再发等均有重大学术进展,但由于肝源短缺、费用昂贵等问题受到一定限制。对于各种原因所致的中、晚期肝衰竭,经积极内科和人工肝治疗仍呈不可逆转的急性肝衰竭者应及早考虑肝移植。