糖尿病酮症酸中毒 专家为你解答四大诱因以及两大治疗方法
什么是酮症,什么是糖尿病酮症酸中毒?
当胰岛素依赖型糖尿病人胰岛素治疗中断或剂量不足,非胰岛素依赖型糖尿病人遭受各种应激时,糖尿病代谢紊乱加重,脂肪分解加快,酮体生成增多超过利用而积聚时,血中酮体堆积,称为酮血症,其临床表现称为酮症。当酮体积聚而发生代谢性酸中毒时称为糖尿病酮症酸中毒。此时除血糖增高、尿酮体强阳性外,血pH值下降,血二氧化碳结合力小于13.5 mmol/L。
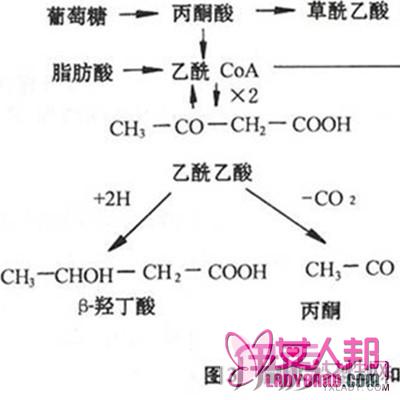
酮体包括乙酰乙酸、β羟丁酸和丙酮三种成分,它们主要是脂肪分解成脂肪酸在肝脏内代谢的产物。在正常情况下,机体产生少量酮体,随着血液运送到心脏、肾脏和骨骼肌等组织,作为能量来源被利用,血中酮体浓度很低,一般不超过1.0毫克/分升,尿中也测不到酮体。当体内胰岛素不足或者体内缺乏糖分,脂肪分解过多时,酮体浓度增高,一部分酮体可通过尿液排出体外,形成酮尿。酮体是酸性物质,在血液中积蓄过多时,可使血液变酸而引起酸中毒,称为酮症酸中毒。
糖尿病酮症酸中毒是糖尿病的严重并发症,在胰岛素应用之前是糖尿病的主要死亡原因。胰岛素问世后其病死率大大降低,目前仅占糖尿病人病死率的1%。
糖尿病酮症酸中毒常见的诱因有哪些?
(1)胰岛素依赖型糖尿病大多由于胰岛素中断、不足或胰岛素失效而发生。
(2)非胰岛素依赖型糖尿病多在下列应激情况下发生。如:①各种感染。是最常见的诱因包括全身性感染、败血症、肺部感染、化脓性皮肤感染、胃肠系急性感染、急性胰腺炎、胆囊胆管炎、腹膜炎、肾盂肾炎、盆腔炎等。②急性心肌梗塞、心力衰竭、外伤、灼伤、手术、麻醉、严重精神刺激等。③饮食失调、胃肠疾患、高热等,尤其伴严重呕吐、腹泻、厌食、大汗等导致严重失水而进食水分或补液不足也可诱发本症。
(3)妊娠期糖尿病或原有糖尿病妊娠和分娩时。
(4)胰岛素耐药性,由于受体不敏感,或受体抗体或胰岛素抗体产生。 (5)继发性糖尿病伴应激性增强时,或采用糖皮质激素治疗时。
糖尿病酮症酸中毒的临床表现有哪些?
糖尿病酮症酸中毒早期有疲乏软弱,四肢无力,极度口渴,多饮多尿,出现酮体时可有食欲不振,恶心呕吐,时有腹痛尤以小儿多见,有时被误诊为胃肠炎、急腹症。年长有冠心病者可伴发心绞痛,甚而发生心肌梗塞、心律失常、心力衰竭或心源性休克而卒死。当pH<7.2 时呼吸深大,中枢神经受抑制而出现倦怠、嗜睡、头痛、全身痛、意识渐模糊,终至木僵昏迷。体征:由于失水可见皮肤粘膜干燥、舌唇樱桃红色而干,呼吸深大,有烂苹果味(丙酮味),严重者血压下降、四肢厥冷,当神经系统受累时有肌张力下降、反射迟钝,甚而消失,终至昏迷。体温常因各种感染而升高,但有时呈低温可能由于酸中毒时周围血管扩张所致。在以上临床表现中尤以“三多”加重、食欲不振、恶心呕吐最为主要,当出现以上症状时应查血糖、尿糖及尿酮体,必要时查二氧化碳结合力,以便及时诊断、及时治疗。
糖尿病酮症酸中毒化验指标有哪些异常?
(1)尿。肾功能正常时尿酮体、尿糖均为强阳性。
(2)血。血化验常有以下几项异常:①高血糖。多数为16.7~27.8mmol/L;有时可达33.3~55.5mmol/L以上。②高血酮。定性强阳性。③血脂升高。有时血清呈乳白色,由于高乳糜微粒血症所致。④血酸度。本症属代谢性酸中毒,代偿期pH在正常范围,失代偿期低于正常,二氧化碳结合力可降至13.5mmol/L以下,严重者9.0mmol/L以下。⑤电解质。血钠大多降低,少数正常,血钾初期偏低,当少尿、失水和酸中毒严重时可发生高血钾。胰岛素治疗4~6小时后,血容量趋向恢复,尿中大量排钾,同时葡萄糖利用增加,钾离子返回细胞内;又因酮症酸中毒得到纠正后,细胞释放氢离子并摄取钾离子,故出现低钾。⑥白细胞计数常增高。但在此症中不能以白细胞计数与体温反映有无感染。尿素氮、血肌酐常因失水、循环衰竭及肾功能不全而升高,补液后可恢复。
糖尿病酮症酸中毒如何使用胰岛素?
自1921年胰岛素发现以后,关于糖尿酮症酸中毒时胰岛素治疗剂量问题,曾几经变易。目前多采用小剂量静脉滴注法。大剂量胰岛素的缺点是:易发生低血糖,导致心、脑并发症;易引起低血钾导致严重心律失常;易诱发脑水肿,增高病死率;诱发低血磷、低血镁、高乳酸血症。小剂量胰岛素的优点是:无迟发低血糖和低血钾反应,简单易行,经济有效。 (1)第一阶段。凡病人诊断确定(或血糖大于16.7mmol/L),开始于静滴的生理盐水或复方氯化钠液体内加入普通胰岛素,剂量按每小时2~8U(一般4~6U)持续静滴。2小时后复查血糖,如血糖下降小于滴注前水平的30%,则将胰岛素量加倍,如下降大于30%则按原量继续滴注直到血糖下降到13.9mmol/L左右时改为第二阶段治疗。
(2)第二阶段。当血糖降至小于或等于13.9mmol/L时,①可将原来的生理盐水改为5%葡萄糖溶液或5%葡萄糖盐水。②继续点滴普通胰岛素,葡萄糖与胰岛素之比为2~4∶1(即每2~4g葡萄糖给一个单位胰岛素),直到血糖降至11.1mmol/L左右,酮体阴性,尿糖(+)时可过渡到平时治疗。但在停静脉滴注胰岛素前1小时,应皮下注射一次胰岛素(一般8U)以防血糖回跳。
糖尿病酮症酸中毒如何补液?
(1)补液总量。一般按病人体重的10%。一般第一日补液量为3000~6000mL。
(2)补液的性质。血糖高时(大于13.9mmol/L)可用生理盐水或复方氯化钠溶液;血糖降至13.9%mmol/L左右可改为5%的葡萄糖溶液或糖盐水。
(3)补液的速度。应视末梢循环、血压、尿量、神志及心血管情况而定。一般入院初4小时平均1500mL(750~2000mL),头12小时补2500~3000mL,24小时补3000~6000mL。对于老年有冠心病或糖尿病性心脏病等有心血管病变者补液不宜太多、太快,以免引起肺水肿,可根据中心静脉压而估计补液的量及速度。
糖尿病酮症酸中毒如何补钾,如何纠酸?
(1)补钾应积极。在糖尿病酮症酸中毒时,由于酸中毒钾从细胞内逸出,正常血钾并不表示钾代谢正常,而实际上仍有失钾。另外应用胰岛素治疗后血容量趋向恢复,尿中大量排钾,同时因葡萄糖利用增加,钾离子进入细胞内,又因酮症酸中毒得到纠正后细胞释放氢离子而摄取钾离子,因此本症中失钾系特征之一,故应积极补钾,当血钾低于3.5mmol/L则大大失钾,应积极补钾,如血钾高于5.5mmol/L且伴有少尿或尿闭,肾功能有不全征象或可疑者,则暂行严密观察而俟机考虑补钾。关于何时开始补钾,以往多数认为钾与葡萄糖水同时静点,近年各家意见更趋向提早补钾,除非血钾过高或有肾功能不全或无尿时,否则与胰岛素同时补钾,即一开始补液,即同时补钾。补钾的量一般24小时总量为6~10g,最好有血钾或心电图监测,钾入细胞内较慢,补钾至少5~7日方能纠正失钾,目前强调病人能进食后仍需服钾盐一周。
(2)纠酸不宜过早。由于本症的酸中毒基础是胰岛素缺乏,酮酸生成过多,并非HOC3损失过多,故采用胰岛素抑制酮体生成,促进酮酸氧化,则酸中毒自行纠正,故补碱不宜过多过早。且过多过早补给碳酸氢钠(NaHCO3)有以下缺点:①大量NaHCO3往往导致低血钾;②反常性脑脊液pH降低;③钠负荷过多;④反应性碱中毒;⑤抑制带氧系统血红蛋白解离而引起组织缺氧;⑥导致脑水肿。故当pH大于7.1时不宜补碱,若pH低于7.1或二氧化碳结合力小于9.0mmol/L时需补碱,应用碳酸氢钠,不用乳酸钠。一般给5%碳酸氢钠100mL ,静脉滴注。若血pH7.2或二氧化碳结合力大于13.5mmol/L时要停止补碱。