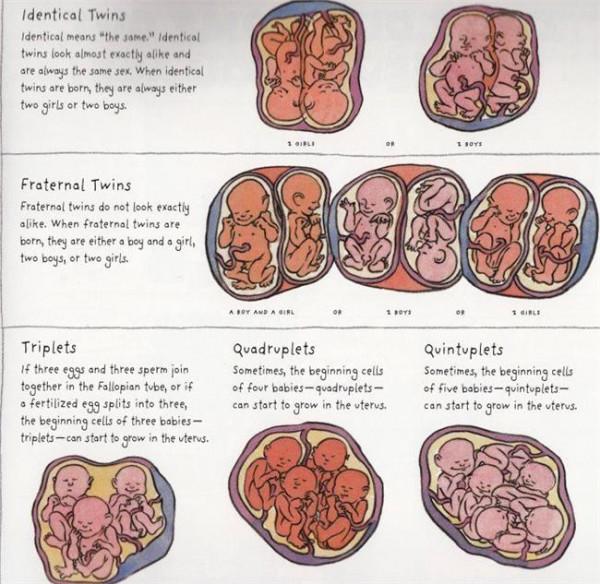
【消化系统包括哪两部分】腹腔镜在消化系统疾病诊治中的应用
作者:安徽省立医院消化内科 洪娜 王业涛 王巧民 余跃
腹腔镜在临床的应用已有百年历史,尤其近二十年来发展迅速,目前已基本涵盖除肝脏移植外的所有腹部手术。与此同时,与腹腔镜有着共同渊源的消化内镜在器械配件和操作技巧上也取得了巨大进步,对许多管腔疾病的诊治获得里程碑式进展。中国人民解放军火箭军总医院胃食管反流病中心纪涛

消化内镜虽然可畅通地在人体自然腔道中进行检查、治疗,但对位于腔道壁深层和表面的病灶,仍束手无策甚至难以发现。近年越来越多的消化内科医师(其中部分医师又是消化内镜医师)正逐渐尝试将腹腔镜用于消化道疾病的诊治中,将腹腔镜与消化内镜双镜联合,扬长避短,可更有效进行微创治疗工作。本文就腹腔镜在消化内科诊治中的应用进展作一综述。

一、腹腔镜对消化道疾病的诊断价值
1、不明原因的慢性腹痛:慢性腹痛是消化内科最常见的不适主诉之一,常由腹腔黏连、肿瘤、慢性阑尾炎、盆腔炎等引起。由于其病因种类繁多且隐匿,部分患者在经历一系列常规检查后,仍无法确诊,成为长期困扰内科医师的一大问题。腹腔镜具有广角、高清晰度的优点,可探査腹盆腔中的大部分脏器,对于一些已完善多种影像学和实验室检査仍不明原因的慢性腹痛患者,应及时给予腹腔镜探查寻找病因。

2、不明原因的发热:以往不明原因的发热指发热超过三周、住院检査超过一周仍无法明确诊断者,现亦将医院内发热、中性粒细胞减少性发热、HIV感染发热纳入概念。近年随着血清学、影像学、微生物培养无创技术的不断发展,大部分不明原因发热患者可明确确切的病因。
但仍有部分患者需行进一步有创性检查明确病因,如腹腔镜下直视活检,对明确诊断意义重大。以发热为主要表现,伴有腹部症状或体征,经各种影像学、血生化、肿瘤标记物、病理活检等检查不能明确病因者,腹腔镜检查有助于诊断且安全性高。
3、腹水:腹水是消化内科临床常见体征之一,通常由肝硬化、结核、肿瘤等疾病引起,部分腹水可通过病史、影像学、腹水常规以及脱落细胞学等检查明确诊断,但部分疑难性腹水通过上述检查仍不能明确诊断,腹腔镜探查术可为该类患者的确诊提供非常有效的有创检査方法。
腹腔镜可发现直径1~2mm的病变,直视下取可疑组织行病理活检,增加病理活检阳性率,可有效诊断疑难性腹水。结核性腹膜炎是疑难性腹水的病因之一,由于该病诊断困难,常采取诊断性抗结核治疗,以腹水消退和腹痛症状减轻作为回顾性诊断结核性腹膜炎的重要依据。但多项研究同时指出,由于腹腔镜探查可能导致出血、感染等风险,需严格掌握指征,尤其是对于有合并症的老年患者,应尽量行无创检査,且术前认真评估手术风险。
二、腹腔镜在消化道疾病治疗中的作用
1、重症急性胰腺炎:一项基于14项研究包含1478例急性胰腺炎患者的meta分析显示,继发感染坏死和多脏器功能障碍综合征是急性胰腺炎的最主要致死病因。早期清除坏死感染组织并充分引流腹腔渗液可有效阻断炎症阶梯级性放大,减少全身炎症反应、MDDS等严重并发症发生,降低死亡率。
Tu等发现,重症急性胰腺炎患者行腹腔镜下清创引流术48h后,心率、呼吸、体温、白细胞计数较术前明显改善。Tan等通过对76例确诊感染坏死性胰腺炎患者行回顾性分析发现,腹腔镜清创引流术组失血量、术后并发症、平均住院时间均较开腹手术组明显减少,且胰腺炎组早期行腹腔镜术可明显降低手术时间、失血量和中转开腹率,提示与传统开腹手术相比,腹腔镜下清创引流是一种更有效的微创治疗方法。
目前重症急性胰腺炎腹腔镜下清创引流治疗的术式多样,可分为经典腹腔入路、后入路腹腔镜手术、放射引导的腹腔镜手术等。
2、胃食管反流病(GERD):GERD临床表现多样,如烧心、反酸、胸痛、哮喘等,其药物治疗疗程长,症状易反复,部分难治性GERD药物疗效不佳。近年逐渐将腹腔镜用于部分确诊GERD患者的治疗,由于其微创、安全、有效的特点而备受青睐。
Anvari等将180例GERD患者随机分为两组,分别采用腹腔镜手术和PPI治疗,治疗3年后行GERD症状量表、视觉模拟量表、24h食管pH监测评估疗效,结果显示两组治疗疗效相似,但腹腔镜治疗组可获得更好的症状控制和生活质量。
Rantanen等回顾性分析了60例GERD患者,均采用腹腔镜胃底折叠术和埃索美拉唑治疗3个月,通过评估折叠术术后3个月埃索美拉唑药效清洗期患者的症状缓解、并发症的随访评估,发现患者治疗后食管和食管外症状均明显缓解,而药物清洗期腹腔镜术后患者吞咽困难、胃肠胀气发生率增高,但未超过基线水平。
提示腹腔镜胃食管反流手术是GERD的有效治疗手段之一,但对腹腔镜 术后的并发症应引起重视。
3、双镜联合治疗:随着消化内科医师对内镜技术掌握的更娴熟,一些内镜下微创手术逐渐开展并日趋成熟,如内镜下巨大息肉切除术、内镜黏膜下剥离术(ESD)、内镜黏膜下挖除术(ESE)、内镜下全层切除术(EFR)、经口内镜下肌切开术(POEM)等。这些微创技术避免了传统开腹手术所带来的身体创伤、经济负担,但由于存在一定风险,其应用范围受到一定限制。
内镜与腹腔镜联合可充分发挥各自的优势,大大拓展微创治疗的应用范围目前双镜联合治疗大致分为三类:①腹腔镜辅助下的内镜手术,即腹腔镜监测下的内镜治疗,适用于内镜手术开展初期,可有效降低操作难度,减少严重并发症的发生风险。②内镜辅助下的腹腔镜手术,即利用内镜进行病灶定位,再行腹腔镜手术。③同步联合内镜切除和腹腔镜切除技术,主要适用于巨大且位置较深的肿瘤、腔外生长型肿瘤、腔内生长型肿瘤(特殊部位)等。
①常规内镜切除困难的结肠息肉:结肠息肉直径较大或部位特殊,常规结肠镜切除较困难,容易发生穿孔、出血等并发症。有研究对146例结直肠息肉患者行腹腔镜、结肠镜联合手术,其中82%的患者行局部切除术,其余患者接受部分结肠切除术,5%患者同时接受两种手术。结果显示术中和术后并发症发生率分别为1%、3%。提示双镜联合对于常规内镜切除困难的结肠息肉患者是一种有效、安全、微创的手术,但应局限于良性病变。
②胃肠道间质瘤:胃肠道间质瘤由于常可早发现、无需淋巴结清扫、具有恶变潜能等特点,双镜联合切除术在临床上运用较为广泛且成熟。Kakeji等通过对肿瘤直径<>
综上所述,腹腔镜检查具有微创、直接观察病变、靶向性活检以及诊断、治疗双重功效的优点,已取得多数医师、患者的认可,尤其近年来腹腔镜在消化系统疾病诊治中发挥越来越重要的作用,腹腔镜联合内镜技术大大扩展了以往内科治疗适应证范围,并可减少创伤。但腹腔镜探査术毕竟是一种有创性检查,需严格掌握适应证,尽量减少并发症发生,更好地发挥其在消化系统疾病诊治中的作用。