【培养基查询】显色培养基在临床微生物学上的应用(上)
病理标本中致病菌的传统检测通常是接种一种或多种通用培养基如血平板。它可广泛长菌,可疑的病原体可通过它的菌落外观(例如,颜色,形态,溶血反应)进行检测。但这种检测是模糊的,它还需生化检查和/或血清学试验进行鉴定。

而且它还需检测共生菌。如皮肤感染的检查中,需要检测其他葡萄球菌以确定是否最终是金黄色葡萄球菌导致。沙门氏菌属是胃肠炎的常见原因,检查时需要分离来自粪便样品的病原体。传统上使用含乳糖和pH指示剂的培养基以使沙门氏菌(非发酵菌)与共生菌如大肠杆菌区分开来。
但是,在确诊沙门氏菌之前,它常常需要筛查许多其他不发酵乳糖的共生菌(如变形杆菌)。而采用血清学试剂或生化试剂进行筛查,不仅是费时的,而且成本也较高。
在过去的20年中,一系列针对目标致病菌的显色培养基开发出来,并具有高度的特异性。它使目标致病菌形成有色菌落,从而与其他共生菌很容易区分开来。理想情况下,共生细菌应被完全抑制或形成无色菌落,从而使目标菌凸显出来。
但这种情况很少见。通常加入第二种专属酶的显色剂,使共生菌产生另外一种颜色,或者两种颜色产生叠加,从而区分共生菌和目标菌。
显色培养基的设计,主要为了减少筛查共生菌,从而节省时间和试剂。显色培养基也可以增加灵敏度,因为带颜色的菌落可以更容易被检测到。下面回顾一下常见的几款医学用显色培养基。
尿道病原菌的检测
1979年,Kilian和Bülow描述了一种采用β-葡萄糖醛酸酶底物的显色培养基,可以直接检测泌尿系统共生的病原菌。在一项纳入的9247份尿液样本的大型研究中,作者报告:94%大肠杆菌菌株可以只通过其菌落颜色就可鉴定,而不存在大肠杆菌菌株被鉴定错误。
与传统培养基(血琼脂和麦康凯琼脂)相比,作者报告说,培养基的成本降低了46%,处理样本的时间缩短了67%。在分离出的菌落中,大肠杆菌占大多数(58%),其他肠杆菌科占24%,肠球菌占11%。也经常被隔离。显色培养基对于尿培养过程中,在劳动时间减少和使用试剂减少这两方面,其益处得到了证实。
正如上所述,在尿液样本容易遇到的肠杆菌科中,大肠杆菌是惟一的β-葡萄糖醛酸酶的产生菌。另一款培养基除了采用β-葡萄糖醛酸酶底物外,还采用了β-葡萄糖苷酶的底物,以针对肠球菌、克雷伯菌/肠杆菌属/沙雷菌,以及采用了色氨酸以检测色氨酸脱氨酶。
该酶存在于变形杆菌、普罗威登斯菌和摩根氏菌中。显色培养基可直接鉴定常见的尿道病原菌,而无须进行费力的确证试验。β-半乳糖苷酶底物也可以用于检测大肠杆菌,但其特异性降低,因为容易将弗氏柠檬酸杆菌错误鉴定为大肠杆菌,这是需要增加生化试验(如吲哚试验)以进一步证实。
在与传统培养基比较时,显色培养基尤其在鉴别混合菌群时占有优势。另有一些补充试验推荐在显色培养基使用后进行,包括吲哚试验、吡咯烷酮肽酶试验、脲酶试验、赖氨酸或鸟氨酸脱羧试验。它们用于增加大肠杆菌鉴定的特异性,或在显色培养基的帮助下,拓广可鉴定的菌种范围。
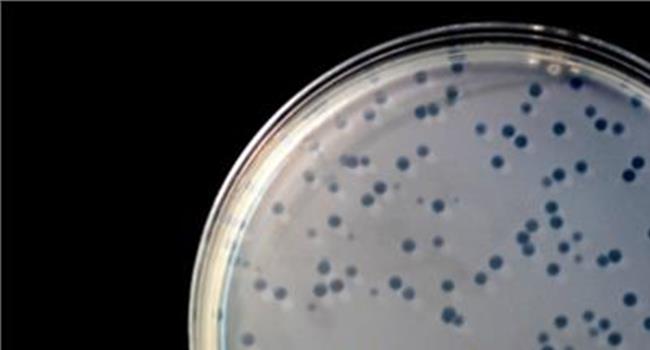
图. HiMedia尿道病原菌显色培养基(货号:MV1353)
金黄色葡萄球菌的检测
曾有人对2000个临床样本的检查显示,葡萄球菌显色培养基的灵敏度为95.5%,它高于血琼脂孵育24小时后的灵敏度(81.9%)(P <0.001)。葡萄球菌显色培养基的特异性也高达97.4%。葡萄球菌显色培养基还有一个优势是显著抑制肠球菌。
图.HiMedia葡萄球菌显色培养基(货号:M1468)
MRSA的检测
耐甲氧西林的金黄色葡萄球菌(MRSA)为院内病原菌,常导致社区获得性感染。有报道指出,在一项666个样本的检查中,MRSA显色培养基孵育24h后,灵敏度达到99%,特异性达到99.8%。
图. HiMedia耐甲氧西林金葡菌显色培养基(货号:MV1674), 需添加剂甲氧西林(货号FD229)和头孢西丁(货号FD259)
沙门氏菌的检测
在沙门氏菌显色培养基中,最先出现的是Rambach琼脂。它采用了β-半乳糖苷酶底物检测大肠杆菌,使大肠杆菌显蓝色,而沙门氏菌显红色,因为它发酵丙二醇后产酸,从而使中性红显色。也有的显色培养基中加入葡萄糖醛酸,它可被沙门氏菌属发酵。也有的显色培养基加入另一种显色底物,即-半乳糖苷酶的显色底物。
传统培养基以乳糖是否发酵与硫化氢产生为基础鉴别沙门氏菌。沙门氏菌显色培养基与之比较,其特异性更高。在用亚硒酸盐肉汤增菌后,沙门氏菌即占大多数,并可被显色培养基所特异证实。